在高酸环境的胃里很少有细菌能生存。尤其感染后能长期存在,并且能够导致一系列疾病的细菌。但就是有这样一种狡猾的细菌——幽门螺杆菌(Helicobacter pylori,HP),它感染了一半左右的中国人,这也就是医生口中常讲的「HP感染」。

说起幽门螺杆菌(HP),人类对它的完全认知也仅从1982年开始,来自澳大利亚的巴里·马歇尔教授和罗宾·沃伦教授发现了HP与胃溃疡之间的关系,因此获得了2005年的诺贝尔生理学或医学奖。

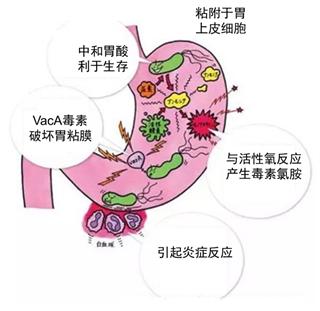
幽门螺杆菌可以侵入胃黏膜,通过释放毒素、诱发炎症细胞浸润、破坏上皮细胞DNA等途径发病,引起各类胃部疾病。
胃黏膜糜烂、萎缩性胃炎、胃溃疡等慢性胃病的形成,背后或多或少都存在幽门螺杆菌的“推波助澜”!更为严重的是,长期感染HP还可能导致胃癌!
HP是怎样被感染的?如何知道自己是否被感染?感染了就会得胃癌吗?感染了怎么治疗?这一系列疑惑,本期一并帮你解答!
别着急……粪-口传播不是你想象的那样,粪-口传播又称为消化道传播,一般是指人饮用或食用了带有致病菌的被粪便污染的食物或水源而造成的传染。
喝河溪水、便后不洗手、公共场合接触了可能被污染的物体后不及时洗手等等,都是潜在的粪-口传播途径。
除此之外,感染了HP的成人嚼碎食物喂婴幼儿,会导致婴幼儿感染HP;而成人之间(尤其是小情侣之间)是否能够通过唾液传播HP目前仍有一定争议,但若一方感染HP或有明显胃不适,双方应及时检查、治疗。

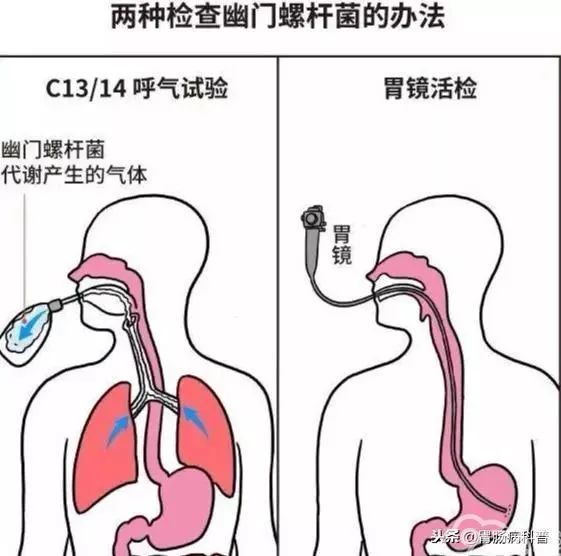
HP的检查分为侵入性和非侵入性两种:侵入性检查,即通过胃镜检查时取出活组织进行快速尿素酶或者进行细菌培养;非侵入性检查,包括呼气试验、抽血查抗体及粪便找抗原等。
对于无症状者的筛查,可以选用碳13/14呼气试验。这种非侵入性的检查方法简便快捷,而且准确性高,检查时仅需空腹饮用一种类似于“果汁”的试剂并且于服用前后采集受检者呼出的气体就可以。除此之外,也可以根据医生建议采用血清学或粪便查HP的抗原抗体等进行筛查。上述检查均有局限性,或仅能明确有无HP感染,或不能判断是否现症HP感染。
因此,对于胃癌高危人群(年龄超过40岁、具有胃癌家族史,或喜食高盐、腌制食品),消化道症状明显(早饱感、腹胀感等),怀疑有其他胃部疾病,凡有条件行胃镜者,推荐先行胃镜检查,可以联合快速尿素酶试验或活组织细菌培养,以判断胃部疾病状态和有无HP感染。
然而,并非感染HP就一定会得胃癌。感染者中仅有1%可能发生胃恶性肿瘤(包括胃癌和胃MALT淋巴瘤)。但由于一旦感染HP,除了少数儿童感染者可能会自动清除,细菌不会自行消失;而随着感染时间的延长,发生胃癌的风险也相应升高。
鉴于一半国人都感染了幽门螺杆菌,尽早进行HP筛查检测并及时杀菌治疗,对于胃癌低风险人群是十分重要的。而对于胃癌高危人群,则可以结合内镜筛查策略,提高早期胃癌检出率并治疗HP感染,做到有效的早诊早治。
尽管幽门螺杆菌 “来势汹汹”,但目前针对HP的检查和治疗已十分完善。发现感染HP的患者,可以应用「质子泵抑制剂+铋剂+两种抗菌素」的四联药物疗法,疗程一般为2周。
一般认为,若首次未成功杀菌,再次杀菌治疗较为困难,可能会导致HP在胃部的顽固定植,产生耐药现象。因此,首次杀菌应选择正规的医院和富有经验的医生,并坚持足量足疗程治疗。

然而,受限于我国居民的卫生健康水平现状,相当一部分发现HP并进行除菌治疗的人群往往已经发生胃粘膜不可逆的“萎缩”,杀菌成功后并非一劳永逸。而且HP感染并非是导致胃癌的唯一因素,胃癌高危人群在除菌后,应在医生的指导下定期复查胃镜。


[1] 国家消化系统疾病临床医学研究中心(上海,国家消化道早癌防治中心联盟,中华医学会消化病学分会幽门螺杆菌学组, 等.中国幽门螺杆菌根除与胃癌防控的专家共识意见(2019年,上海)[J].中华健康管理学杂志,2019,13(4):285-291.
[2] 张万岱,胡伏莲,萧树东, 等.中国自然人群幽门螺杆菌感染的流行病学调查[J].现代消化及介入诊疗,2010,15(5):265-270.

QQ客服
电话咨询
027-87462688
电话咨询服务时间:周一至周日 9:00至18:00
留言咨询